大腸がんとは
 高たんぱく・高脂質の欧米型食生活を好む方が増えたことで、大腸がんは増加傾向にあります。
高たんぱく・高脂質の欧米型食生活を好む方が増えたことで、大腸がんは増加傾向にあります。
2016年度の調査では、がんが原因となる死亡者数は約37万人とされています。
大腸がんはそのなかで2番目に多い病態です。(1番は肺がんによる死亡)
従来、日本人の食生活は食物繊維を多くとれる食事が主流でした。
しかし、脂肪分の多い肉食が増え、食物繊維の摂取は減少傾向にあります。
とくに大腸がんは40代に差し掛かるとリスクが高まる傾向にあり、60代がピークとなっています。
つまり40代〜60代では、年齢を重ねると共に大腸がん発症率も上がります。
大腸がんをはじめとする消化器疾患は、早期診断によって病態を把握し、早期治療することで治すことができる病気です。
当院では、40代に差し掛かった方を対象に、大腸の定期検査をオススメしています。
大腸がんの症状
大腸がんの症状は大きく分けて、出血症状と狭窄症状の2種類あります
(1) 出血症状
大腸ガンは表面が非常にもろく、表面からにじむような出血をしばしば伴います。 多量に大腸がんから出血すると、便に血液が混ざり、便が赤くなったり、便に赤黒い血液が付着します。 また、腫瘍からの出血が少量であれば肉眼的には便は正常でも、検便検査(便潜血反応検査)をすれば微量の血液も検出する事ができます。健康診断で行う「大腸癌検査」はこの微量の血液を検出する検便(便潜血反応検査)検査のことです。
血便が出たり、便潜血反応検査で陽性結果のときは、病院受診の上、大腸カメラによる大腸精密検査をおすすめします。
(2) 狭窄症状
大腸ポリープや大腸がんが大きくななると、便がその部分で通りにくくなります。そのために便秘になったり、便が細くなったり、下痢と便秘を繰り返したりするようになります。
大腸腫瘍が大きくなり、狭窄が強くなると腸閉塞(イレウス)という状態になり、食欲不振、腹痛、吐き気、嘔吐がみられることがあります。
大腸がんの原因
高たんぱく・高脂質の欧米型食生活を好む方が増えたことで、大腸がんは増加傾向にあります。
従来、日本人の食生活は食物繊維を多くとれる食事が主流でしたが、現代では脂肪分の多い肉食が増え、食物繊維の摂取は減少傾向にあります。
食物繊維等の摂取量が減少すると、大腸内は便が溜まりやすい環境になります。
代謝によって発生した発癌物質が大腸内に停滞する時間が長くなると、腸粘膜にダメージが生じ、癌化が促進されると考えられます。
年齢別の大腸がん発生要因
大腸がんは、40代からリスクが上がりはじめ60代でピークとなります。
とくに50代以降の中高齢者には、食生活・生活習慣の乱れが起因となる、後天性の大腸がんが多い傾向にあります。
一方、若年層(20代〜30代)の大腸がんは、遺伝子要因も関与されることもわかっています。
遺伝子要因が考えられる大腸がんとしては
- 家族性大腸ポリポーシス
- 遺伝性非ポリポーシス大腸がん
などの病態があります。
大腸がんの検査
大腸を調べる検査には2種類あります。
(1)注腸検査
 おしりからバリウムを入れて大腸全体をふくらませてレントゲン撮影します。
おしりからバリウムを入れて大腸全体をふくらませてレントゲン撮影します。
レントゲンフィルムに写った大腸の形から、ポリープ、腫瘍などの病気の有無を判定します。
(2)大腸内視鏡検査(大腸カメラ)
 おしりから大腸カメラを挿入して大腸全体を直接目で見て、ポリープや腫瘍の有無を調べます。
おしりから大腸カメラを挿入して大腸全体を直接目で見て、ポリープや腫瘍の有無を調べます。
また、必要時には病変部から細胞をとり、顕微鏡でしらべる精密検査(生検)をします。
大腸がんの治療方針決定に必要な検査
大腸内視鏡検査(大腸カメラ)
病変部位から、細胞をとり顕微鏡で調べる精密検査(生検)を行います。
注腸検査
おしりからバリウムを入れて大腸全体をレントゲンで撮影、病気の大きさ、範囲を調べます。
腹部超音波検査、腹部CT検査、MRI検査
大腸癌の肝臓転移、卵巣転移、リンパ節転移の有無を調べます。また、腹水の有無を調べます。
腫瘍マーカー検査
CEA CA19-9を採血にて調べます。
腹部レントゲン、胸部レントゲン
腸閉塞(イレウス)の有無、肺転移の有無を調べます。
総合的に、大腸ガンの病気(ステージ)を判断して治療方針を決めます。
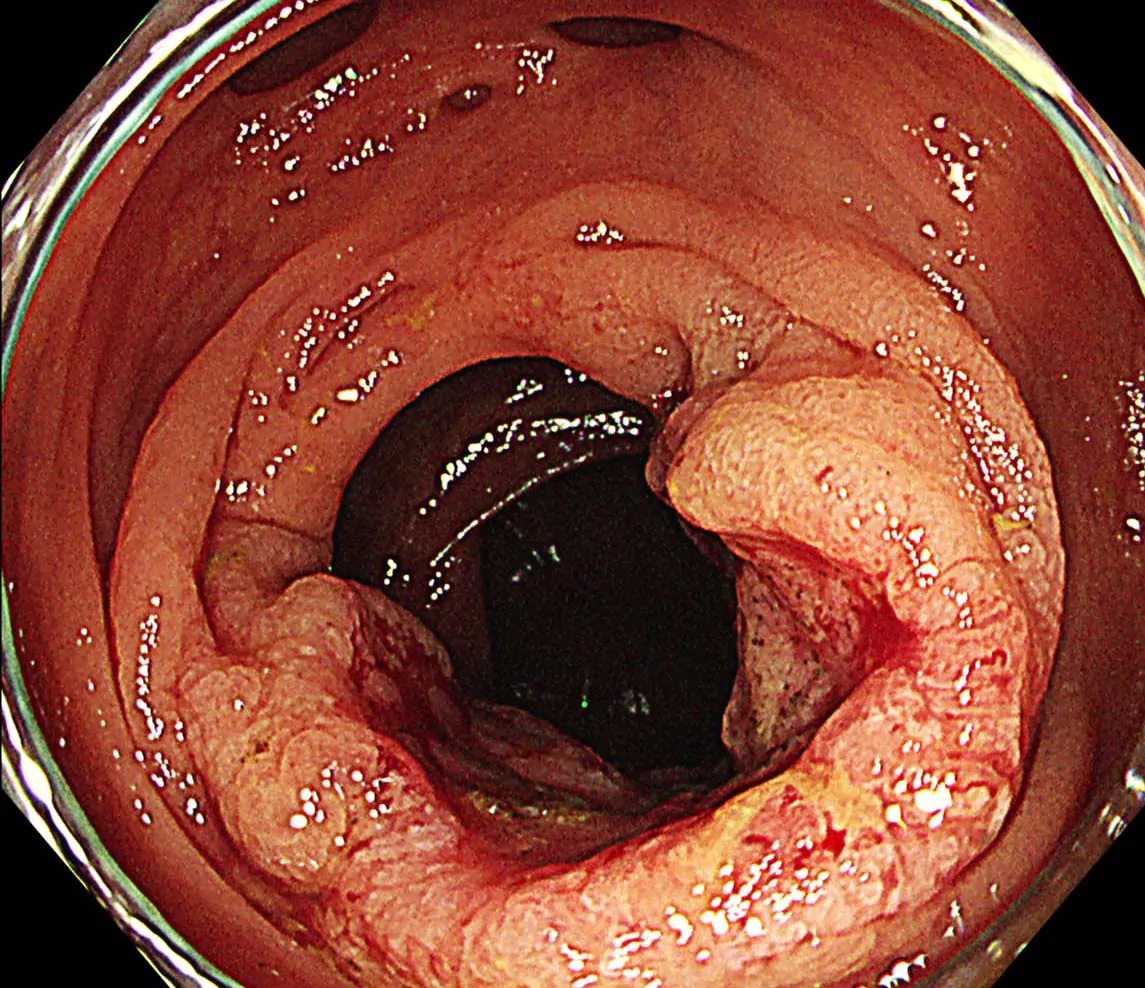
大腸がんの内視鏡画像
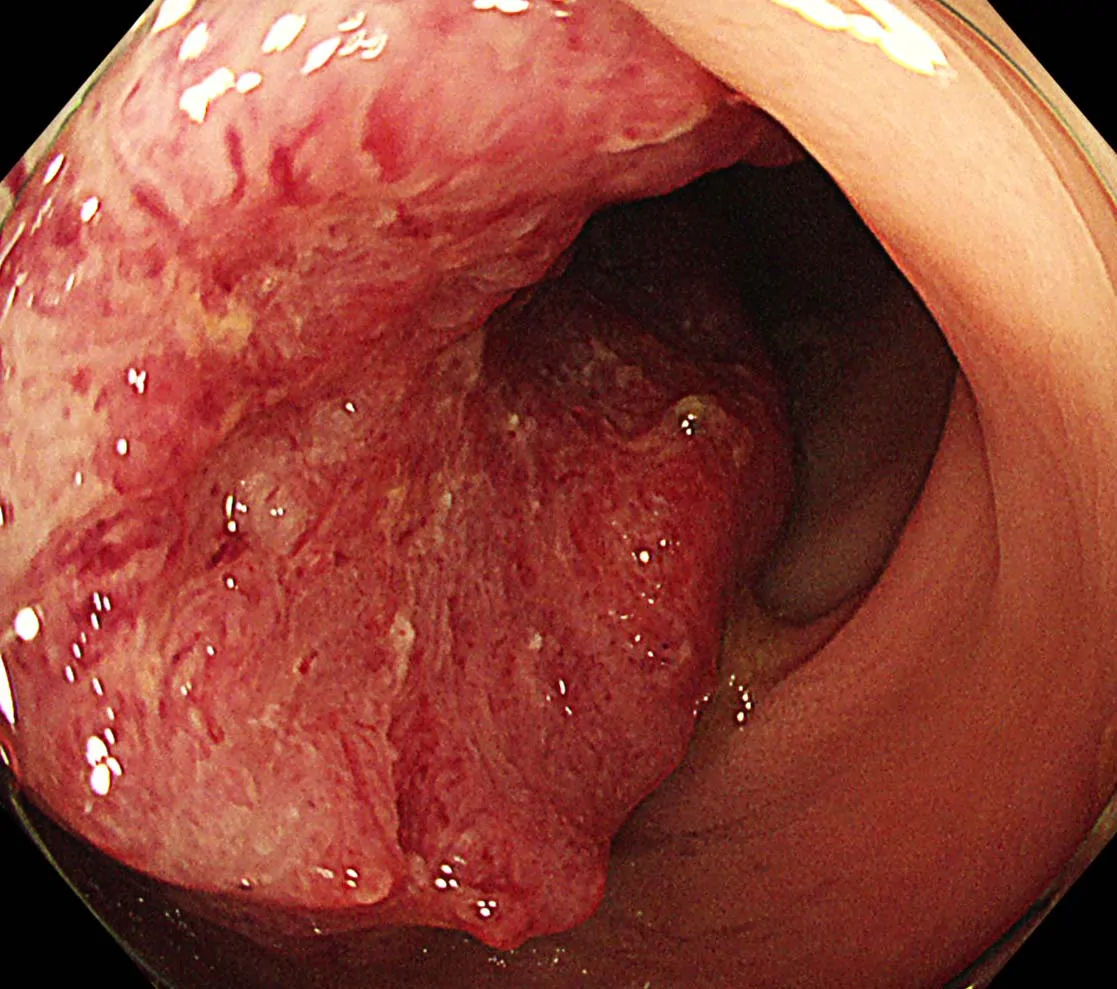
大腸がんの治療
胃や大腸等の消化管は
- 粘膜→1番外側
- 粘膜下層
- 固有筋層→中心部分(腸を動かす筋肉)
- 漿膜下層
- 漿膜(しょうまく)→1番外側
の5層で構成されています。
早期がん
早期癌(※1)は内視鏡的切除が望ましいと考えます。
※1:「大腸癌取り扱い規約」では、癌が粘膜内または粘膜下層までにとどまるものと規定しています。
粘膜内もしくは粘膜下層へ軽度浸潤した癌の場合は、内視鏡で切除できるケースがほとんどです。
しかし、場合によっては外科的手術による切除が望ましいと判断する場合もあります。
たとえ早期癌であっても、粘膜下層へ深く広がっていたり、広範囲にわたるもの(直径2cm以上)は、手術による切除が必要です。
また、内視鏡で切除しても周囲の血管やリンパ管の中に癌細胞が広がってしまうと、内視鏡的切除は難しいと判断されます。
粘膜下層でも固有筋層に近い部分へ広がった癌は、周囲臓器へのリンパ節転移を認める可能性が高く、手術によって追加切除が必要となる場合もあります。
進行がん
癌が進行し、固有筋層以深にもぐっている状態です。
リンパ節転移や周囲の血管、リンパ管への癌浸潤の可能性がとても高いと考えます。
進行癌は手術によって切除が必要であり、内視鏡的に切除することは難しいです。
また手術で肉眼的に取り除けたとしても、リンパ節などへ転移がみられた場合は、術後補助的に抗癌剤の治療も検討されます。
また進行性大腸癌の場合、1割から2割程度の確率で、同時性肝転移が認められることも少なくありません。
その場合、肝転移に対する治療も行わなければいけません。(切除可能であれば、第一に外科的切除が選択されます)
また、初回手術時に肝転移が認められない場合、術後しばらく経過してから肝転移が出現するリスクも想定されます。(進行がんでは、4割~6割程度の確率で肝転移が認められています。)
手術後も、必ず経過観察を行い、各種検査(腫瘍マーカーによる採血、CT・大腸内視鏡)を実施しながら状態を診て必要な治療を行っていきます。




















