宿便とは?腸の中の写真で解説
- 2025年5月9日
- 読了時間: 25分
更新日:1月5日
中島クリニック院長の中島です。宿便(しゅくべん)という言葉を聞いたことがありますか?実はこの言葉、多くの誤解を招いている言葉なんです。今回は、宿便について詳しくご説明します。
この記事の目次
宿便の正体は大半が便秘による腸内停滞便
宿便を訴える患者さんの大腸内視鏡検査の例
食生活や運動習慣の乱れ
排便を我慢する習慣
ストレスや環境の変化
腸の病気によるもの
薬の副作用
便通回数の減少
排便時の困難
腹部の不快感
肌荒れなどの美容面への影響
痔(じ)など肛門への負担
全身への影響(倦怠感・睡眠障害など)
食物繊維をバランスよく摂る
十分な水分をこまめに補給する
規則正しい生活リズムと排便習慣
適度な運動を習慣にする
市販薬・処方薬の適切な使用
整腸剤・プロバイオティクスの活用
専門医による治療
生活習慣の改善や市販薬を試しても改善しない
血便や激しい腹痛を伴う場合
体重減少や貧血を伴う場合
便秘以外の全身症状がある場合
鎮静剤の使用
炭酸ガス送気による負担軽減
高度な内視鏡技術と機器
女性医師による検査にも対応
検査後のフォロー


宿便とは(しゅくべん)とは?その医学的な意味と誤解
テレビやインターネットで「宿便が腸にこびりついている」「宿便を出せば痩せる」などと耳にしたことがあるかもしれません。しかし、結論から言えば宿便は医学的には正式な病名ではありません。辞書的には「便秘によって長期間腸内に留まった便」のことを指しますが、医学用語としての定義はなく、特に「腸の壁にヘドロのような便がこびりついて蓄積する」というイメージは誤りです。
私たちの腸は常に蠕動運動(ぜんどううんどう)という波のような動きをしており、内容物を少しずつ肛門の方向へ送り出しています。健康な人であれば、便が何週間も腸壁に貼り付いて残ることは基本的にありません。一部の広告で「お腹に5kgもの宿便が溜まっている」などと謳われることがありますが、これは全くのデマです。排便後も大腸には多少の便が残りますが、それは次回排出される正常なものであり、毒素の塊というわけではありません。
宿便の正体は大半が便秘による腸内停滞便
「宿便」という言葉が指す状態そのものが全て架空というわけではありません。長期間便秘が続いて腸内に古い便が停滞している状態は実際に起こり得ます。このような状態を医学的には「慢性便秘」や「糞便塞栓(ふんべんそくせん)」と呼び、重症の場合には放置すると腸閉塞(イレウス)や腸炎・潰瘍などの合併症を引き起こすことがあります。
つまり「宿便=腸にこびりついた何年もの便のヘドロ」という俗説は誤解です。実際に便がたまってることもありますが、本質は胃腸が細くなっていたり、便秘だったり、下痢型の過敏性腸症候群、便秘型の過敏性腸症候群、または混合型の過敏性腸症候群であることが原因なのです。
宿便を訴える患者さんの大腸を実際に見てみた結果
「お腹が張っていて時々便秘で時々下痢、宿便だと思います」とご相談にいらっしゃる患者さんは少なくありません。そんな時に私たちは「便がたまっていたり、腸の動きが悪い可能性があるので直接内視鏡で確認しましょう。」と実際に腸の中をカメラで見ていただくことを提案しています。
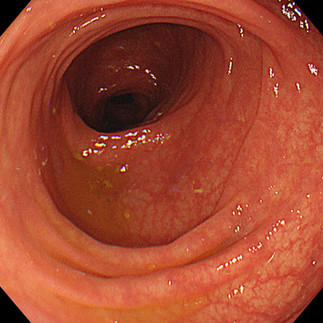
ここでは4名の宿便を訴える患者さんの大腸の写真を見てみましょう。果たして患者さんがおっしゃるように「腸の壁にヘドロのような便がこびりついて蓄積する」という宿便は見つかったのでしょうか。
宿便を訴える患者さん(仮称Aさん)の大腸
Aさんは50代の女性。おなかの張りに悩まされている患者さんで、宿便があるから調子が悪いんだと思うと訴えておられました。宿便が体調不良の原因だと考えるようになったのはメディアで「宿便」という言葉を見て気になって検索した際に、表示された内容と自分の症状がぴったり合ったからだそうです。これは宿便が原因に違いないと考えていたようですが、内視鏡カメラで大腸の中を撮影してみると結果は以下の通りでした。
(※ 実際の内視鏡検査では数十枚の画像を撮影しており、結果説明の際に患者さまにそれらをご覧いただいています。)
宿便を心配されていたAさんですが、大腸を内視鏡で確認した結果、こびりついた便は見つからず大腸は空っぽでした。
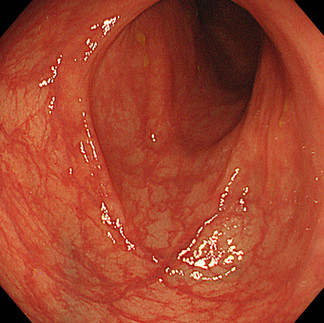
宿便を訴える患者さん(仮称Bさん)の大腸
Bさんは60代の男性。数か月前から「お腹が重い感じがする」「疲れやすい」といった不調が続いていました。インターネットで調べるうちに「便秘気味で宿便がたまっているのが原因かもしれない」と思うようになり、さまざまな健康食品を試しましたが、改善するどころか、かえって症状が悪化してしまいました。「宿便が腸の壁にこびりついている」といった不安を感じておりましたが、内視鏡カメラで大腸の中を撮影してみると結果は以下の通りでした。
(※ 実際の内視鏡検査では数十枚の画像を撮影しており、結果説明の際に患者さまにそれらをご覧いただいています。)
Aさん同様宿便を心配されていたBさんですが、こびりついた便は見つからず腸が細いとかポリープがあるなどの問題も見つかりませんでした。
宿便を訴える患者さん(仮称Cさん)の大腸
Cさんは30代の女性。肌荒れや吹き出物が続くことに悩んでいました。体質のせいだと思っていたそうですが、SNSで「腸の汚れが肌に出る」といった投稿を見たのをきっかけに、「腸内に宿便がたまっているのでは」と心配されていました。便秘気味だったこともあり、腸内環境が悪いのではと感じていたので、大腸内視鏡検査を実施したところ、結果は以下の通りでした。
(※ 実際の内視鏡検査では数十枚の画像を撮影しており、結果説明の際に患者さまにそれらをご覧いただいています。)
Cさんの腸内には宿便と思われるような残留物は見られませんでした。
宿便を訴える患者さん(仮称Dさん)の大腸
Dさんは40代の男性。最近になって慢性的な疲れや集中力の低下を感じるようになりました。体の不調について調べていく中で、「腸内にたまった宿便が全身の不調につながる」といったコラム記事を目にし、自身の症状にも当てはまると感じて強い不安を抱えていました。仕事中に少しぼんやりすることが増え、「もしかして宿便のせいでは?」と気になっていたそうで、内視鏡カメラで大腸の中を撮影してみると結果は以下の通りでした。
(※ 実際の内視鏡検査では数十枚の画像を撮影しており、結果説明の際に患者さまにそれらをご覧いただいています。)
宿便を心配されていたDさんですが、大腸内視鏡で確認したところ、腸内に便が貯留している様子は見られませんでした。
宿便を疑って大腸を見ても大体「空っぽ」
「腸の壁にヘドロのような便がこびりついて蓄積する」という宿便のイメージは強烈で、自分のお腹の中もそのようになっていると想像してしまい長年不安に苛まれる方は多くいらっしゃいます。実際に内視鏡で大腸の中を見てみると、そのようなこびりついた便はなく、空っぽで綺麗な状態であることがほとんどです。長年宿便がひどいという方には内視鏡検査による適切な治療を施すことで、長年の不快感が解消されます。
このように宿便のほとんどは勘違いですが、前述のように長期間便秘が続いて腸内に古い便が停滞している状態、「慢性便秘」は実際に起こり得ます。
中島院長による「宿便」解説動画はこちら
慢性便秘(≒宿便)の主な原因
慢性便秘の原因の多くは、便秘を引き起こす生活習慣や体調の要因です。具体的には次のような原因が考えられます。
食生活や運動習慣の乱れ
食物繊維や水分の摂取不足、運動不足といった生活習慣の乱れは、腸の蠕動運動を低下させてしまいます。その結果、腸の内容物の移送が遅くなり、少しずつ便が大腸内に滞留して便秘(宿便)の状態を招きます。忙しい現代人は野菜や水分が不足しがちで運動も不足しやすいため、腸の動きが鈍くなり便秘になりやすくなります。
排便を我慢する習慣
「仕事中でトイレに行けない」「外出先では恥ずかしい」といった理由で便意を繰り返し我慢していると、直腸に便が溜まっても感じにくくなり、便が腸内にとどまり硬く乾燥してしまいます。便意を長期間我慢し続ける習慣があると、次第に自然な便意が起こりにくくなり、慢性的な便秘(宿便)の原因になります。
ストレスや環境の変化
精神的ストレスも腸の働きに大きく影響します。引っ越しや転職、受験など環境の変化による緊張が続くと、自律神経のバランスが乱れがちです。自律神経の乱れは腸の蠕動運動をコントロールする働きにも影響し、腸がうまく動かず便をスムーズに送り出せなくなることがあります。この状態が続くと便が硬くなって溜まりやすくなるだけでなく、残便感(出し切れていない感じ)や腹痛、腹部の張りを生じたり、場合によっては下痢を引き起こすこともあります(過敏性腸症候群では便秘と下痢を交互に繰り返すことがあります)。ストレスは腸内細菌のバランスにも影響し、悪玉菌が増えることで腸の動きがさらに悪くなるという指摘もあります。
腸の病気によるもの
大腸がんや腸の狭窄、癒着、炎症性腸疾患(潰瘍性大腸炎など)があると、腸管自体が狭くなったり形が変形して便の通り道が障害され、便秘になることがあります。この場合、単なる宿便(機能的な便秘)ではなく器質的異常による便秘です。便が細くなる、強い腹痛や血便、嘔吐などの症状が見られることが多く、これらが出現した場合は早急に医師の診察を受ける必要があります。特に大腸がんは便秘だけでなく便に血が混じることが多いので注意が必要です。
薬の副作用
日常的に服用している薬の中には便秘を引き起こす副作用を持つものがあります。例えば強い鎮痛剤(opioid系)や抗コリン作用のある薬、抗うつ薬・抗不安薬の一部、高血圧の利尿剤などです。こうした薬剤は腸の動きを抑えたり水分吸収を増やしたりして便秘を招くことがあります。服用中の薬が原因で便秘になっている疑いがある場合は、自己判断で中止せず処方医や薬剤師に相談してください。
以上が主な原因です。このように、宿便(慢性的な便秘)は生活習慣の乱れやストレス、基礎疾患や薬の影響など様々な要因が重なって起こります。心当たりがある場合は原因に応じた対策が必要です。次の章で症状や影響を見てみましょう。
慢性便秘(≒宿便)による症状と健康への影響
慢性便秘が続くと現れる症状や、体への影響には次のようなものがあります。
便通回数の減少
通常、健康な人の排便回数は個人差がありますが、3日に1回以上はあるのが一般的とされています。宿便状態では週に2回以下しか排便がない、あるいは1週間以上出ないこともあります。排便間隔が長いほど便は固く大きくなり、ますます出にくくなります。
排便時の困難
便が硬く乾燥しているため、排便に強くいきむ必要があり、肛門や直腸に痛みを感じることがあります。うさぎの糞のようなコロコロした小さい便や、コンクリートのように硬い塊状の便が少量しか出ない、といった訴えもよくあります。また「まだ腸の中に残っている感じがする」という残便感が慢性便秘には付きまといがちです。
腹部の不快感
腸内に便が溜まるとガスも過剰に発生し、お腹が張って苦しくなります(腹部膨満感)。しつこい便秘では常に下腹が重く張った感じがして、人によっては鈍い腹痛や食欲不振を訴えることもあります。お腹が張るため食事量が減ったり、吐き気を催す場合もあります。
肌荒れなどの美容面への影響
世間では「宿便が溜まると肌に悪い」「ニキビや吹き出物の原因になる」といった話もよく聞かれます。医学的に明確な因果関係を示すエビデンスは十分ではありませんが、便秘が腸内環境の悪化を招き、その結果として肌トラブルが起こる可能性は指摘されています。便秘になると腸内でアンモニアなどの有害物質が通常より多く発生し、それらが腸から再吸収されて全身を巡り皮膚に達すると、肌荒れや吹き出物を引き起こすことが考えられています。実際、便秘を解消すると肌の調子が良くなったと感じる方も多く、腸内環境の改善が美肌につながるのは確かでしょう。ただし、「宿便を出せば劇的に美肌になる」「デトックスで若返る」などといった過剰な宣伝文句には科学的根拠がありませんので注意してください。
痔(じ)など肛門への負担
硬い便を無理に出そうと強くいきむ習慣が続くと、肛門の血管に圧がかかり痔核(いぼ痔)を発症・悪化させたり、肛門周辺の皮膚が切れて痛む裂肛(切れ痔)を引き起こすことがあります。慢性的な便秘は痔の大きな原因の一つです。痔になると排便時に出血したり激痛が走ったりするため、更に排便を避けて便秘が悪化するという悪循環に陥ることもあります。
全身への影響(倦怠感・睡眠障害など)
宿便状態が長く続くと、お腹が常に重苦しいせいで集中力の低下やイライラ感、頭痛、倦怠感など全身の不調を感じる人もいます。よく眠れない、熟睡感がないと訴える方もいます。近年の知見では、腸内環境の乱れは幸せホルモンとも呼ばれるセロトニンや睡眠ホルモンのメラトニンの分泌に影響を与える可能性があります。人のセロトニンの約95%は腸で作られており、便秘などで腸内環境が悪化するとセロトニン分泌が低下し、それがメラトニンにも影響して睡眠の質が落ちると考えられています。つまり、便秘を解消し腸内環境が改善されると、精神面が安定したり睡眠が深くなるといった良い効果も期待できます。
このように、宿便=慢性便秘は単にお通じの問題にとどまらず、生活の質(QOL)や健康面、美容面にも様々な悪影響を及ぼします。ひどい便秘を放置しないで早めに対策することが大切です。

慢性便秘(≒宿便)を予防する生活習慣(食事・運動など)
慢性便秘を防ぐためには、日頃の生活習慣の見直しが重要です。以下のような対策を日常に取り入れることで予防につながります。
食物繊維をバランスよく摂る
食事の改善で最も重要なのは食物繊維の十分な摂取です。食物繊維には水に溶ける水溶性と、水に溶けずそのままカサを増やす不溶性の2種類があります。それぞれ便秘解消に役立ち、水溶性は便を適度に柔らかくし、不溶性は便の量を増やして腸を刺激します。ただし一方で、原因によっては不溶性食物繊維の摂りすぎが便秘を悪化させる場合もあるため注意が必要です。理想的には水溶性・不溶性をバランス良く取り入れることが大切です。
日常で食物繊維を増やすには、野菜類や果物、イモ類、穀類、豆類、海藻類、キノコ類など繊維質の多い食品を毎日の食事に取り入れましょう。例えば食事の最初にサラダや和え物を食べる、主食を白米から雑穀米や玄米に替える、間食に果物を選ぶ、といった工夫が効果的です。きのこや海藻は味噌汁の具にすると手軽に摂取できます。いきなり大量に摂るとお腹が張ることもあるので、少しずつ増やして腸を慣らすと良いでしょう。
十分な水分をこまめに補給する
便の約70〜80%は水分でできています。そのため、水分摂取量が不足すると便が固くなり出にくくなります。日頃から意識して水分を摂ることが便秘予防に有効です。ただし、一度に大量の水を飲んでも余分な水分は尿として排出されてしまうため、1日あたりコップ6〜8杯(約2リットル)を目安に少しずつこまめに水分補給するのが効果的です。十分な水分が体内にあれば、大腸で便から水分を過剰に吸収することが抑えられ、便に適度な水分が残ってスムーズな排便につながります。
水分補給の際には、利尿作用の強い飲み物(緑茶、紅茶、コーヒー、アルコールなど)ばかりを大量に飲むのは逆効果です。カフェインやアルコールはかえって脱水傾向を招き便秘を悪化させることがあります。日常的な水分補給には水や白湯、麦茶、ハーブティーなどノンカフェインの飲み物がおすすめです 。特に朝起きてすぐコップ一杯の水を飲むと胃腸が刺激されて動き出し、自然な便意を促す効果があります。
規則正しい生活リズムと排便習慣
毎日の生活リズムを整えることも腸の働きを正常化する上で大切です。朝昼晩の食事時間、就寝・起床時間をできるだけ規則正しくすることで自律神経が整いやすくなり、腸の動きも安定します。特に朝食をしっかり摂る習慣は重要です。食事をすると胃腸が反射的に動き出す「胃結腸反射」という作用があり、朝食後は腸の蠕動運動が最も活発になる時間帯です。このタイミングを逃さず、朝食後には少しでもトイレに座る時間を作りましょう。
「便意がなくても毎朝トイレに座る」ことを習慣にすると、次第に体がその時間に合わせて排便リズムを整えてくれる場合があります。便意を感じたら我慢せず早めにトイレに行くことも重要です。排便のゴールデンタイムである起床後〜朝食後の時間帯にトイレに行けるよう、朝は少し早めに起きるなど生活の工夫をしてみてください。
適度な運動を習慣にする
日常的に体を動かす習慣も腸の健康に欠かせません。適度な運動は全身の血行を促進し、腸の蠕動運動を活発化させます。特にお腹周りの筋肉を鍛えると排便時のいきむ力がつき、便を押し出しやすくなります。おすすめはウォーキングや軽いジョギング、水泳、自転車こぎなどの有酸素運動です。これらは全身運動でもあり腸への刺激にもなります。加えて、腹筋運動(クランチやプランクなど)も取り入れると腸の動きを支える筋力アップにつながります。
運動にはストレスを軽減する効果もあります。前述のようにストレスは便秘の大敵ですから、体を動かして気分転換することが腸内環境の改善にも寄与します。ハードな運動である必要はなく、1日20〜30分の軽い運動を継続するだけでも効果は十分です。エレベーターではなく階段を使う、一駅分歩くなど日常生活の中で体を動かす機会を増やしましょう。
以上のような生活習慣の改善によって、多くの便秘(宿便)は予防・解消できます。特に食事と水分・運動は三本柱です。まずはできることから始めてみてください。
慢性便秘(≒宿便)を解消する医学的な方法
生活習慣の改善に加えて、医学的に推奨される便秘の解消法もいくつかあります。症状の程度に応じて、以下のような方法を組み合わせて行います。
市販薬・処方薬の適切な使用
生活習慣の改善だけでは便秘が解消しない場合、医師や薬剤師に相談の上で便秘薬(下剤)を使用することもあります。日本では酸化マグネシウム製剤(塩類下剤)が便秘治療によく使われます。酸化マグネシウムは腸内に水分を引き込んで便を柔らかくする作用があり、習慣性も少なく比較的安全に使えるため慢性便秘に広く処方されています。ただし、初めて使う場合や他に服用中の薬がある場合は、念のため医師・薬剤師に相談してから使用してください。また、酸化マグネシウムを数日服用しても効果がない時や、服用中に腹痛など便秘以外の症状が出た時は、早めに医療機関を受診しましょう。 下剤には酸化マグネシウム以外にも、便を膨らませる食物繊維系の薬剤(難消化性デキストリン等)、腸を刺激して動かす刺激性下剤(センナやビサコジルなど)、便を柔らかくする浸透圧性下剤(ラクツロース、ポリエチレングリコールなど)や座薬・浣腸といった種類があります。症状や体質に合わせて使い分けますが、自己判断で強い刺激性下剤を常用するのは避け、必ず医師の指導のもとで使用してください。「腸内洗浄サプリ」「デトックスドリンク」などと称する市販の健康食品も数多く出回っていますが、医学的な有効性が証明されたものはほとんどありません。それらに頼るより、医師が効果と安全性を確認した薬剤を正しく使う方が確実です。
整腸剤・プロバイオティクスの活用
腸内フローラのバランスを整えることで便通が改善するケースもあります。市販の乳酸菌製剤やビフィズス菌製剤(整腸剤)は、副作用も少なく慢性便秘の人に試されることがあります。ヨーグルトなどの発酵食品を積極的に摂ることも腸内の善玉菌を増やし、結果的にお通じの改善に役立つ可能性があります。即効性はありませんが、腸内環境を整えることは便秘解消の土台作りになります。
専門医による治療
便秘が重度で生活改善や一般的な下剤で効果が不十分な場合、消化器内科や便秘外来で専門的な治療を受けることも検討します。例えば、腸の動きを調整する新しいタイプの薬(大腸の水分分泌を促すルビプロストンや、腸管神経に作用するプルカプリドなど)が処方されることがあります。また、直腸に便が詰まって固まってしまっている(糞便塞栓)場合には、医療機関で浣腸(かんちょう)や手技による摘便が必要になることもあります。
大切なのは、自己流で強い下剤に頼りすぎないことと、症状に応じて適切なタイミングで医療機関を受診することです。次の章で、どんな場合に医師の診察を受けるべきかを説明します。

宿便かな?と感じた時に受診すべきタイミング
「単なる便秘だから」と放置していると、思わぬ病気が潜んでいる可能性もあります。以下のような場合は早めに医療機関を受診することをおすすめします。
生活習慣の改善や市販薬を試しても改善しない
食事や運動に気をつけても便秘が何週間も続く、あるいは市販の便秘薬を適切に使用しても効果がない場合は、一度医師に相談しましょう。慢性的な便秘症には前述した新しい薬や専門的な治療が有効なことがあります。我慢せず専門家の判断を仰いでください。
血便や激しい腹痛を伴う場合
便に鮮血が付着する、黒いタール状の便が出る、腹痛が強く吐き気や嘔吐を伴う、といった症状がある場合は要注意のサインです。大腸がんや炎症性腸疾患など重大な疾患が隠れている可能性があります。特に便秘と下痢を繰り返す場合や、便が細くなった(鉛筆のように細い便しか出ない)場合も、大腸の腫瘍による通過障害が疑われます。これらの警戒すべき症状(アラームサイン)があるときは、迷わず消化器内科を受診してください。
体重減少や貧血を伴う場合
便秘が続く中で明らかな体重減少(食事量は変わらないのに痩せてきた)や原因不明の貧血を指摘された場合も受診が必要です。大腸ポリープ・大腸がんなどでは慢性的な少量出血や食欲低下により体重減少や貧血が起こることがあります。年齢が50歳以上で新たに便秘が出現した場合も、念のため大腸検査を検討すべきで。
便秘以外の全身症状がある場合
発熱を伴う、嘔吐が止まらない、腹部を押すと強い痛みがある等、便秘以外の症状が重なる場合も早急な診察を。腸閉塞や腹膜炎など緊急の治療が必要な病態かもしれません。
以上のような状況では、単なる宿便だと自己判断せず医師の診察を受けることが大切です。診察では問診や腹部の診察のほか、必要に応じて血液検査や画像検査、下で述べる大腸内視鏡検査などが行われます。特に50歳以上の方や大腸がんの家族歴がある方は、便秘の有無に関わらず定期的な検診を受けるようにしましょう。
宿便と大腸内視鏡検査(大腸カメラ)の関係
慢性的な便秘が疑われる場合、医師が有用と判断すれば大腸内視鏡検査(大腸カメラ)が行われることがあります。大腸内視鏡検査とは、小型カメラの付いた細長いスコープを肛門から挿入し、大腸の内部を直接観察する検査です。ポリープや炎症、がんなど腸内の異常を詳しく調べるための検査で、便秘の原因に器質的疾患(ポリープや狭窄など)が隠れていないか確認する目的で行われます。先ほど述べたようなアラームサイン(出血や体重減少など)がある便秘では、この検査が強く推奨されます。
一方、「検査は痛そうだし怖い…」と不安を感じる方も多いでしょう。しかし現在の大腸カメラは技術の進歩と医療者の工夫により、安全かつ苦痛の少ない検査となっています。検査前には下剤による十分な腸内洗浄を行います。この腸管洗浄液は飲むことで腸を隅々まで洗い流し、便や宿便をきれいに排出させる薬です。体内にはほとんど吸収されず、そのまま腸を通過して便と一緒に排泄されます。つまり、大腸カメラの前処置を行うことで腸内に溜まっていた宿便はほとんど排出されてしまいます。実際、「検査前の下剤を飲んだ後からお通じの調子が良くなった」と感じる患者さんもいます。
検査で、思わぬうれしい変化も
検査中はスコープ先端から水を噴出する洗浄機能も備わっており、残った便があればその場で洗い流すことが可能です。さらに、腸にゆっくり空気や二酸化炭素ガスを入れて膨らませながら観察するのですが、近年は吸収されやすい炭酸ガスを使うことで検査後の張り(お腹のガス膨満)を残さないよう工夫されています。また、検査中に腸が適度に伸展・整復されることで、検査後に便通が改善するケースも報告されています。例えばS状結腸(大腸の一部)がねじれ気味の形状をしていることが便秘の一因だった場合、大腸カメラで一度その腸をまっすぐ伸ばすことで以後の通りが良くなり、検査後「お通じが前よりスムーズになった」という方もいます。このように大腸内視鏡検査そのものが便秘解消に寄与する副次的な効果も期待できますが、あくまで主目的は大腸の検査・治療です。
大腸カメラでは、検査と同時にポリープの切除など早期治療も行える利点があります。大腸がんの予防・早期発見のためにも、便秘がちの方で40代以降の方は一度検査を受けてみる価値があります。検査前の不安や疑問があれば主治医に遠慮なく相談し、適切な検査を受けることで安心につなげましょう。
当院について
当院(中島クリニック)は、兵庫県西宮市にある内科・消化器内科のクリニックです。地域の「かかりつけ医」として一般内科診療から専門性の高い消化器疾患の診断・治療まで幅広く対応しています。院長の中島敏雄医師は慶應義塾大学医学部を卒業後、京都大学医学部附属病院消化器内科などで豊富な経験を積んだ消化器病専門医・消化器内視鏡専門医で。その専門性と実績は高く評価されており、医師同士の評価によって選出される「Best Doctors in Japan」にも選ばれています。
当院が何より重視しているのは、患者さんにとって安心で負担の少ない医療を提供することです。例えば、胃カメラ・大腸カメラといった内視鏡検査では**「痛くない、苦しくない検査」**を基本方針に掲げ、様々な工夫と対応で苦痛軽減に努めています。患者さんやご家族のお話にしっかり耳を傾け、病気に対する正しい知識を提供しつつコミュニケーションを大切にする診療姿勢も、当院の特徴です。スタッフ一同、患者さんが不安なく相談できる温かい雰囲気作りを心がけています。
当院は阪急今津線・甲東園駅から徒歩圏内に位置し、駐車場も完備しております。土曜午前も診療を行っており、お忙しい方でも受診しやすい体制です。胃腸の不調や検診のご相談、便秘のお悩みなどありましたら、どうぞお気軽にご来院ください。

当院の胃カメラ検査(上部内視鏡検査)
「胃カメラは苦しい」「オエッと吐き気がしてつらい」というイメージをお持ちではないでしょうか。当院では、そのような胃カメラ検査への不安や負担を極力軽減する取り組みを行っています。
まず、当院の胃内視鏡検査では経鼻内視鏡(鼻から挿入する胃カメラ)に対応しています。通常の口から入れるカメラに比べて経鼻内視鏡はスコープが細く、喉の奥を刺激しにくいため嘔吐反射(オエッとなる反応)が起こりにくく格段に楽に受けられます。経鼻ではなく口からの挿入を希望される場合でも、直径わずか数ミリ程度の細径スコープを用いるため、違和感が少なく済みます。
「意識下鎮静法」導入
また、鎮静剤(静脈麻酔)を用いた内視鏡検査にも対応しています。当院ではご希望に応じて鎮静剤を使用し、ぼんやり眠っているような状態で検査を受けることが可能です。鎮静下では意識が朦朧とし痛みや不快感を感じにくくなるため、「気付いたら検査が終わっていた」という方も多くいらっしゃいます。検査中の苦痛が怖いという方は、遠慮なくご相談ください。
最新技術と豊富な経験で、安心の検査体験を
内視鏡検査の技術面でも、当院は最新の電子スコープや画像処理システムを導入し、高精細な観察を行っています。特殊光(NBIなど)による粘膜観察や色素散布なども適宜行い、小さな病変も見逃さないよう努めています。検査自体は経験豊富な医師が担当し、挿入の際もできるだけ体に負担をかけない滑らかな操作を心がけています。過去に胃カメラでつらい思いをされた方も、ぜひ当院の「楽に受けられる胃カメラ」を体感してみてください。
検査後のケアと丁寧な結果説明
検査後はリカバリールームで十分休んでいただき、麻酔の効果が覚めたことを確認してからお帰りいただきます。検査内容や結果については、その場で画像をお見せしながら丁寧に説明いたします。不安な点や疑問にもお答えしますので、初めての方も安心して検査を受けていただけます。
当院の大腸カメラ検査(下部消化管内視鏡)
当院では大腸カメラ(大腸内視鏡検査)においても、できるだけ苦痛の少ない、安全な検査提供に力を入れています。大腸カメラは長さがあるぶん胃カメラより大変そう…と敬遠されがちですが、当院では以下のような工夫で快適な検査を実現しています。
鎮静剤の使用
胃カメラ同様、大腸カメラでも鎮静剤による無痛内視鏡を行っています。点滴から鎮静薬を投与し、うとうと眠っている間に検査が終了します。検査中の痛みや違和感の記憶がほとんど残らないため、「検査中は全く意識がなく楽でした」とのお声を多数いただいています。高齢の方や鎮静剤に不安のある方には慎重に判断しますが、ご希望があれば原則として鎮静下で実施可能です。苦手意識の強い方ほど、鎮静剤の活用をお勧めします。
炭酸ガス送気による負担軽減
検査中は視野を確保するため大腸内にガスを注入して腸を膨らませます。当院では炭酸ガス(CO₂)を送気に使用しています。炭酸ガスは空気よりも体内への吸収が速く、検査後は速やかに体外へ排出されるため検査後のお腹の張りや不快感がほとんど残りません。従来の空気送気では検査後半日ほどお腹が張ることがありましたが、炭酸ガスならそうした心配が軽減されます。
高度な内視鏡技術と機器
挿入技術に優れた内視鏡専門医が検査を担当し、腸管のカーブに合わせて適切にカメラを操作します。できるだけ腸を伸ばさない「苦痛の少ない挿入法」を採用しており、ポリープ切除など処置時以外は大きな痛みなく検査可能です。スコープも大腸専用の細径で高性能なものを使用しており、4K相当の高解像度画像で微細な病変も見逃しません。また、必要に応じて色素や特殊光を用いた精密検査も行い、大腸癌の早期発見に努めています。
女性医師による検査にも対応
当院では、ご希望の方には女性医師が大腸カメラ検査を担当いたします 。大腸カメラはデリケートな検査ですので、「男性医師だと恥ずかしい」という女性の患者様もいらっしゃいます。当院には消化器内視鏡の専門知識を持つ女性医師がおりますので、女性の患者様で希望があれば予約時にお知らせください。女性スタッフと共に検査にあたりますので、リラックスして受けていただけると思います。
検査後のフォロー
ポリープ切除などを行った場合は、消化器外科とも連携し適切にフォローアップします。異常がなかった場合も、今後の検査間隔や便秘の対策などについてアドバイスいたします。大腸カメラは苦しい検査というイメージを払拭し、「受けてよかった」と思っていただける検査を目指しています。